Męski problem to nie tylko prostata
Męski problem
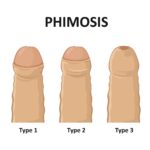
Męski problem – Stulejka
Stulejka jest schorzeniem dotyczącym mężczyzn, które polega na zwężeniu ujścia napletka, co utrudnia lub też wręcz uniemożliwia jego odprowadzenie i odsłonięcie żołędzi prącia.
U podstaw powstawania stulejki leży kształt napletka w wieku dziecięcym, który jest długi, ryjkowaty, ale mimo wszystko daje się odprowadzić. Jednakże wymaga on przestrzegania ścisłych zasad higieny. Obejmują one odprowadzanie napletka, dokładne mycie żołędzi prącia oraz usuwanie z rowka zażołędnego mastki zwanej również smegmą.
Jest to bardzo istotne, ponieważ dopuszczanie do zaniedbań higienicznych może prowadzić do powstawania stanów zapalnych napletkach, czego rezultatem jest zwężenie ujścia napletka. Powoduje to gromadzenie się nadmiaru mastki oraz moczu pod napletkiem, prowadząc do nasilenia się objawów, stanów zapalnych, a także stulejki w życiu dorosłym.
Stulejka – Męski problem – przyczyny
U mężczyzn dorosłych bezpośrednią przyczyną stulejki są zaniedbania higieniczne. Ich rezultatem jest powstawanie przewlekłych stanów zapalnych, które powodują bliznowacenie napletka i postępujące, nasilające się trudności z jego odprowadzaniem. Prowadzi to w rezultacie do różnego rodzaju dysfunkcji seksualnych, włącznie z zaburzeniami erekcji oraz ejakulacji. W skrajnych przypadkach, stulejka może powodować nawet rozwinięcie się raka prącia.
Leczenie stulejki często wymaga przeprowadzenia zabiegu operacyjnego w znieczuleniu ogólnym. Procedura polega na poszerzeniu ujścia napletka tak, by umożliwić jego bezproblemowe odprowadzenie. Niejednokrotnie konieczne jest całkowite usunięcie napletka lub jego części. Niestety, czasem zabieg może być nieskuteczny, a wręcz może osiągnąć odwrotny skutek. Wynika to z faktu, iż powstające po operacji blizny mogą wtórnie zwężać ujście napletka. Wtedy konieczne jest powtórzenie zabiegu.
Jeżeli przeprowadzono zabieg polegający na poszerzeniu ujścia napletka, konieczne jest zastosowanie rehabilitacji prącia.
Panowie także często korzystają z zabiegu trwałej antykoncepcji jakim jest wazektomia.
Męski problem – Obrzezanie
Wskazania medyczne do przeprowadzenia obrzezania są mocno ograniczone. Takim wskazaniem jest stulejka.
Łacińska nazwa stulejki brzmiąca phimosis pochodzi od greckiego słowa oznaczającego kaganiec. Stulejką określany również jest stan, gdy istnieje możliwość odprowadzenia napletka aż do rowka zażołędnego, natomiast powoduje to dyskomfort, a nawet ból. Bardzo istotne jest by pamiętać, że używanie pojęcia stulejki jako stanu patologicznego jest zasadne dopiero od pewnego wieku. Wynika to z faktu, że u noworodków, niemowląt oraz chłopców do trzeciego roku życia nie ma możliwości odprowadzenia napletka do rowka zażołędnego, natomiast jest to stan całkowicie fizjologiczny i nie wymaga korekcji.
Jednakże utrzymywanie się tego stanu powyżej trzeciego roku życia wymaga interwencji, ponieważ zaniedbana stulejka może doprowadzić do różnych dysfunkcji seksualnych w życiu dorosłym. Stulejka u dorosłych pacjentów również nie zawsze stanowi wskazanie do obrzezania, ponieważ w pierwszej kolejności zawsze należy rozważyć zwykłe poszerzenie ujścia napletka. Bezwzględne wskazanie do obrzezania jako metody leczenia operacyjnego stulejki jest w zasadzie ograniczone do sytuacji, kiedy dochodzi do przewlekłych stanów zapalnych związanych ze stulejką.
Ciekawostką jest fakt, iż jakiś czas temu w Afryce przeprowadzono trzy badania kliniczne na łącznej grupie 11 tysięcy heteroseksualnych mężczyzn, które dotyczyły wpływu obrzezania na ryzyko zakażenia wirusem HIV. Co ciekawe, okazało się, że u mężczyzn poddanych obrzezaniu, ryzyko zakażenia wirusem HIV w ciągu roku od zabiegu zmniejszyło się o około połowę.
Obserwację tę tłumaczy się całkowitą zmianą flory bakteryjnej występującej na penisie, a w szczególności praktycznie całkowite zniknięcie bakterii beztlenowych odpowiadających za powstawanie przewlekłego stanu zapalnego. Zmniejszanie ryzyka stanu zapalnego powoduje zmniejszenie migracji komórek układu odpornościowego do żołędzi, zmniejszając ich narażenie na wniknięcie wirusa.
Istnieją różne techniki i style przeprowadzenia zabiegu obrzezania. Historycznie u Żydów dokonywano usunięcia jedynie końcówki napletka. Obecnie preferuje się totalne lub subtotalne jego usunięcie. Z radykalnym obrzezaniem mamy do czynienia, kiedy zostanie usunięta zarówno zewnętrzna jak i wewnętrzna warstwa napletka, a żołądź jest całkowicie odsłonięta.
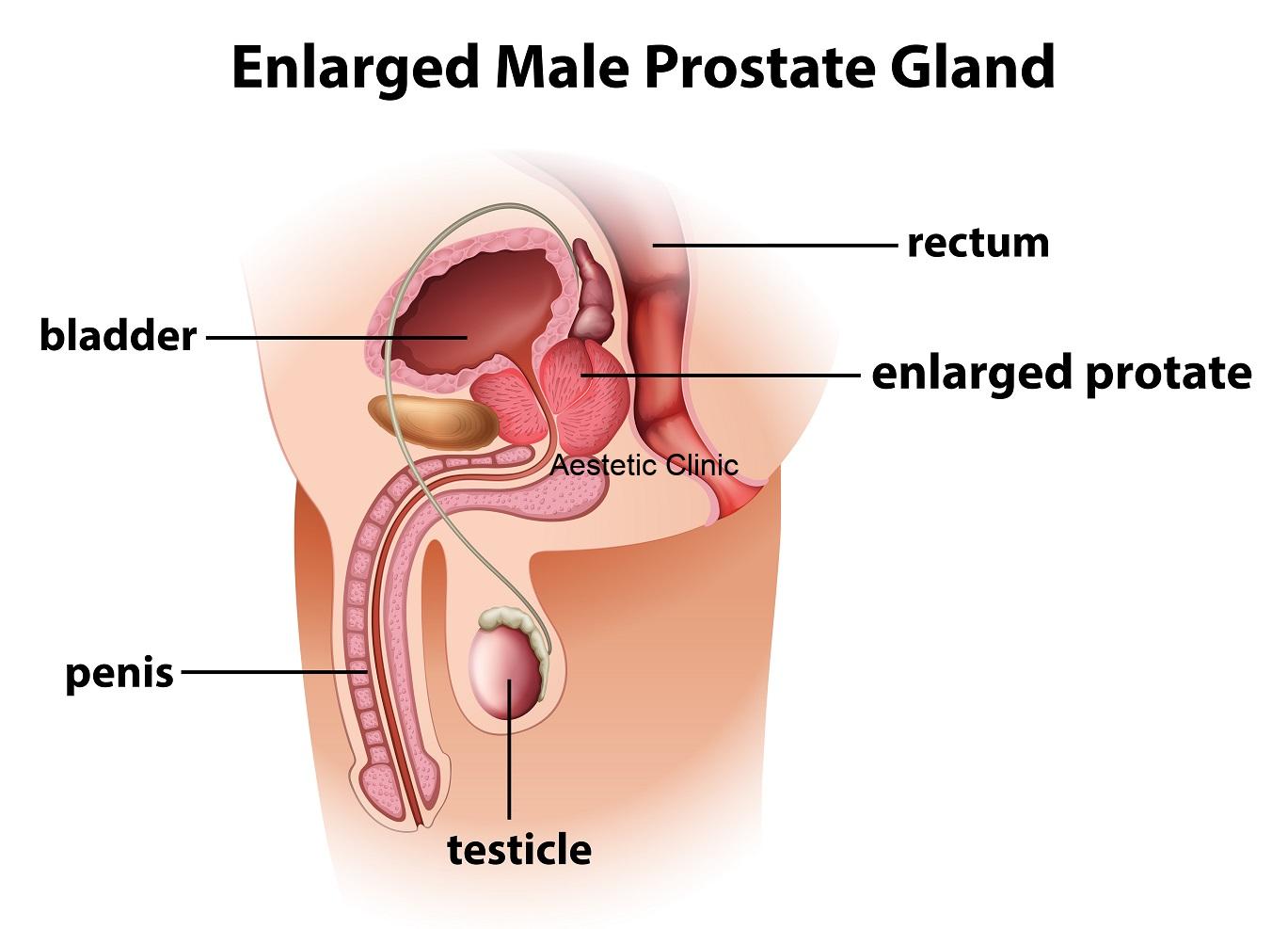
Męski problem – Przerost prostaty
Przerost gruczołu krokowego zwanego popularnie prostatą jest stanem będący efektem zmian hormonalnych zachodzących w organizmie dojrzałego mężczyzny. Powstaje w mechanizmie wzrostu liczby komórek gruczołowych oraz mięśni gładkich budujących fizjologicznie gruczoł krokowy. Istotne jest, by pamiętać, iż jest to stan łagodny, nie związany z żadnym procesem nowotworowym charakteryzującym się obecnością nieprawidłowych komórek.
Istnieją różne hipotezy wyjaśniające patomechanizm tego procesu. Wynikają one bezpośrednio ze zróżnicowaniem nasilenia produkcji testosteronu oraz stosunku testosteronu do estrogenów w organizmie. Pierwsza z nich wynika z faktem, iż wraz z wiekiem zmniejsza się produkcja testosteronu, a co za tym idzie proporcja hormonów płciowych zmienia się na korzyść estrogenów, które z kolei stymulują aktywność substancji powodujących intensyfikację wzrostu oraz podziałów komórek. Druga wiąże się z wysoką produkcją dihydrotestosteronu w dojrzałym wieku, który również stymuluje procesy wzrostowe komórek.
Prostata – Męski problem – przyczyny
Przerost gruczołu krokowego wiąże się z szeregiem przykrych i dość charakterystycznych objawów. Jest to związane przede wszystkim z faktem, iż cewka moczowa w swoim przebiegu przechodzi przez środek prostaty. Przerastający gruczoł wzrasta we wszystkie strony, czego rezultatem jest wywieranie ucisku na cewkę moczową powodując różnego rodzaju zaburzenia oddawania moczu. Mogą one dotyczyć trudności z rozpoczęciem mikcji, oddawania moczu słabym strumieniem.
Ponadto przerośnięty gruczoł często wpukla się do pęcherza moczowego wywierając nacisk na jego ścianę, co z kolei powoduje częste uczucie parcia na mocz, a także uczucie niepełnego opróżnienia pęcherza moczowego nawet po oddaniu moczu. W związku z powyższym uczucie parcia na mocz występuje również w nocy i charakterystycznym jest konieczność mikcji w nocy nawet kilkukrotnie. Bardzo ważne jest, by w przypadku wystąpienia wyżej opisanych objawów skonsultować się z urologiem, aby poprzez wnikliwą diagnostykę zróżnicować łagodny przerost prostaty z rakiem gruczołu krokowego i rakiem pęcherza moczowego.
Podstawowym badaniem pozwalającym na ocenę prostaty jest badanie palcem przez odbyt, tak zwane badanie per rectum. Ponadto wykonuje się rutynowo oznaczenie stężenia PSA we krwi, a w razie potrzeby badanie USG głowicą transrektalną.
Leczenie przerostu gruczołu krokowego we wczesnym stadium opiera się na postępowaniu farmakologicznym. Bardziej zaawansowane stadia lub nieskuteczność leczenia zachowawczego wiązać się może z koniecznością postępowania operacyjnego opierającego się na chirurgicznym wyłuszczeniu prostaty bądź jej przezcewkowej elektroresekcji.
W tym miejscu należy podkreślić, iż każdy mężczyzna bez wyjątku powinien po 40 roku życia wybrać się do urologa i pozostawać pod jego opieką, ponieważ przerost gruczołu krokowego jest stanem, który prędzej czy później będzie dotyczył każdego przedstawiciela płci męskiej.
U części niestety będzie współistniał z nowotworem czy to gruczołu krokowego czy pęcherza moczowego, których zdiagnozowanie na wczesnym etapie jest jedyną możliwością dającą szansę na radykalne wyleczenie.
Męski problem – Impotencja
Impotencja jest dysfunkcją seksualną dotykającą mężczyzn, polegającą na zaniku wzwodu oraz wytrysku pomimo utrzymującego się podniecenia. Nie należy jej w żadnym wypadku mylić z krótkotrwałymi zaburzeniami erekcji, które mogą przydarzyć się każdemu. Bezpośrednią przyczyną impotencji są najczęściej zaburzenia w swobodnym przepływie krwi do penisa co uniemożliwia osiągnięcie i utrzymanie pełnego wzwodu. Badania wykazują, że połowa mężczyzn w wieku 40-70 lat zmaga się z impotencją. W dzisiejszych czasach niestety jest to temat tabu, gdyż często utożsamiany jest z brakiem męskości.
Ten męski problem dotyczy sporej części panów po 60tym roku życia
Przyczyn impotencji może być wiele. Podstawowa klasyfikacja obejmuje podział na podłoże psychiczne oraz fizyczne. To pierwsze wynika często z lęku przed podjęciem współżycia seksualnego, który może być związany np. z aspektem religijnym, lękiem przed niechcianym zapłodnieniem, czy też traumatycznymi wydarzeniami z przeszłości. To drugie zaś obejmuje schorzenia związane z zaburzeniami krążenia obwodowego, takimi jak choroby serca, cukrzycę, wiek czy też nadużycie alkoholu. Ponadto może się też wiązać z czynnikami hormonalnymi, a także przyjmowaniem niektórych leków.
Leczenie impotencji powinno mieć charakter wielopłaszczyznowy. W sytuacji, gdy ma ona podłoże psychologiczne, bardzo przydatna może okazać się psychoterapia. Oczywiście nieodzowna i bardzo popularna jest farmakoterapia, której zadaniem jest poprawa krążenia obwodowego i zwiększenia przepływu krwi do penisa.
Najbardziej znanym powszechnie lekiem o takim działaniu jest sildenafil. W przypadku zdiagnozowania schorzenia mogącego być bezpośrednią przyczyną, konieczne jest również leczenie przyczynowe. Ponadto istnieje szereg metod leczenia inwazyjnego, do których należą implantacje różnego rodzaju protez, instalacja zewnętrznych aparatów próżniowych, a także zabiegi w obrębie naczyń krwionośnych.
Kamica nerkowa
Kamica nerkowa jest schorzeniem związanym z występowaniem kamieni moczowych w obrębie miedniczki nerkowej. Zazwyczaj zbudowane są ze związków takich jak szczawian wapnia, fosforan wapnia, moczany oraz struwitu. Szczyt zachorowania na kamicę nerkową przypada pomiędzy 30 a 60 rokiem życia. Choroba ta dotyka najczęściej mężczyzn. Przyczyny powstawania kamicy nerkowej są bardzo zróżnicowane.
Wszystkie sprowadzają się jednak do zwiększenia stężenia produktów metabolizmu generujących powstawanie kamieni nerkowych. Do przykładowych czynników sprzyjających powstawania kamicy nerkowej należą wzmożone wydalanie powyższych substancji z moczem, zmniejszenie wydalania z moczem substancji zmniejszających ryzyko wystąpienia kamicy nerkowej, skrajne pH moczu, duża gęstość względna moczu, zastój moczu, zakażenia dróg moczowych i wiele innych.
Wczesna kamica moczowa jest bezobjawowa i wykrywana najczęściej przypadkowo podczas badania USG. Niewielkie złogi są zazwyczaj samoczynnie wydalane podczas mikcji. W przypadku, gdy kamienie urosną do rozmiarów przekraczających średnicę moczowodu, może dojść do kolki nerkowej i obecności krwi w moczu.
Leczenie kamicy nerkowej powinno być włączone przy jej objawowej postaci. Stosuje się leki rozkurczowe oraz przeciwbólowe. W przypadku braku skuteczności postępowania zachowawczego można rozważyć wdrożenie metod bardziej inwazyjnych, takich jak rozbijanie mamieni falami elektrohydraulicznymi generowanymi pozaustrojowo (ESWL), albo rozbijanie kamienie poprzez przezskórną nefroskopię.
Męski problem – Piśmiennictwo:
- Hayashi Y et al., Prepuce: phimosis, paraphimosis, and circumcision, ScientificWorldJournal. 2011 Feb 3; 11:289-301.
- House J., Circumcision, Br J Gen Pract. 2010 Mar; 60(572):214
- Brazilian Society of Urology, Brazilian Medical Association, Nunes RLV et al, Benign prostatic hyperplasia, Rev Assoc Med Bras (1992). 2018 Oct; 64(10):876-881
- Goforth J., Langaker M, Urinary Incontinence in Women, N C Med J. 2016 Nov-Dex; 77(6):423-425
- Yafi FA et al, Erectile dysfunction, Nat Rev Dis Primers. 2016 Feb 4;2:16003
- Khan SR et al, Kidney stones, Nat Rev Dis Primers. 2016 Feb 25;2:16008
- Kozomara-Hocke M et al, Male Urinary Incontinence – a Taboo Issue, Praxis (Bern 1994). 2016 Mar 2; 105(5):269-77
Najczęściej wykonywane zabiegi w naszym gabinecie to: