Do najczęstszych źródeł zakażeń należą skarpety, buty, czy różnego rodzaju wyściółki (szczególnie drewniane) we wspólnych łaźniach czy na basenach. Grzybica stóp występuje najczęściej u sportowców, a także u osób, które pracują w ciepłych, wilgotnych pomieszczeniach. Wśród tych osób szczególnie narażone są te, które noszą gumowe obuwie.
Jakie są postaci kliniczne grzybicy stóp i jak się ona objawia? Jaki jest przebieg choroby?
Podstawowe wykwity skórne charakterystyczne dla grzybicy stóp obejmują ogniska rumieniowo-złuszczające z współtowarzyszącą obecnością pęcherzyków wysiękowych.
Wyodrębniono kilka postaci klinicznych grzybicy stóp.
Grzybica międzypalcowa:
Zmiany skórne dotyczą głównie przestrzeni pomiędzy palcami III i IV oraz IV i V. Mogą jednak szerzyć się na pozostałe przestrzenie międzypalcowe. Do charakterystycznych objawów należy przede wszystkim obecność zmian wyprzeniowych z tendencją do maceracji naskórka.
Grzybica potnicowa:
W tej odmianie grzybicy stóp charakterystyczna jest obecność licznych pęcherzyków, często zlewających się ze sobą tworząc ogniska wysiękowe.
Grzybica złuszczająca:
W tej odmianie charakterystyczna jest obecność ognisk nadmiernego rogowacenia naskórka z jego wzmożonym złuszczaniem. Bardzo często grzybicy złuszczającej towarzyszy grzybica paznokci.
Przebieg grzybicy stóp jest zazwyczaj przewlekły, może być nawet wieloletni. Charakteryzuje go występowanie okresów zaostrzeń i remisji. Szczególnie częste zaostrzenia obserwowane w przypadku częstego moczenia stóp z ich niedokładnym osuszaniem.
Leczenie grzybicy stóp
Leczenie grzybicy stóp obejmuje przede wszystkim leczenie miejscowe. Wykorzystuje się w tym celu głównie kremy, pudry i zasypki zawierające leki przeciwgrzybicze o różnym mechanizmie działania. W ciężkich przypadkach, zwłaszcza w odmianie potnicowej, niejednokrotnie niezbędne jest przewlekłe, a nawet wieloletnie leczenie oraz profilaktyka w okresach remisji.
Grzybica stóp a Medycyna estetyczna
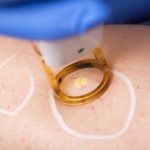
Może się to wydawać stosunkowo zaskakujące, ale współczesna medycyna estetyczna również znajduje zastosowanie w leczeniu grzybicy stóp. Jedną z metod wykorzystywanych w tym celu są zabiegi z zastosowaniem lasera. Technologia lasera opiera się na wykorzystaniu tak intensywnego źródła światła.
Zasada jej działania jest emisja promieni świetlnych charakteryzujących się wysokim stopniem rozproszenia. Dzięki tej właściwości możliwe jest docieranie do wielu warstw skóry oraz paznokci jednocześnie i jednoczasowe wielopłaszczyznowe działanie.
Podstawowy mechanizm tej technologii polega na wywoływaniu precyzyjnego przegrzania skóry w pożądanych miejscach, w tym przypadku w okolicy uległej infekcji grzybiczej, czego efektem jest wywoływanie jej mikrouszkodzeń. W rezultacie dochodzi do pobudzenia procesów regeneracyjnych.
Przejawiają się one stymulacją syntezy włókien kolagenowych i elastynowych, a także innych procesów stymulujących regenerację skóry. Dzięki temu mechanizmowi dochodzi do wzmocnienia jej struktury, a także do zwiększenia jej wytrzymałości i odporności na uszkodzenia. Efektem tego jest znaczne utrudnienie kolonizacji grzybiczej, poprzez usuwanie korzystnych dla rozwoju grzybów. Dzięki temu mechanizmowi, technologia ta znajduje zastosowanie w leczeniu grzybicy stóp.
Grzybica stóp – Przygotowanie do zabiegu laserem
Bardzo ważne jest odpowiednie przygotowanie do zabiegu. Po pierwsze należy zadbać, aby porządnie odkazić buty. Ponadto, na miesiąc przed planowanym zabiegiem należy zrezygnować z opalania. Około tygodnia przed przeprowadzeniem laseroterapii zaleca się odstawienie wszystkich leków modyfikujących krzepnięcie krwi, steroidów, a także leków będących fotouczulaczami.
Powrót do ich przyjmowania można rozważyć dopiero 2 tygodnie po zabiegu. Sama procedura polega na naświetleniu skóry przy użyciu specjalnej głowicy. Czas jej trwania zazwyczaj nie przekracza 20 minut. Przez około 2 tygodnie po zabiegu nie należy korzystać z sauny ani brać gorących kąpieli.
Jak każdy zabieg z zakresu medycyny estetycznej, wykorzystanie lasera jest przeciwwskazane u niektórych grup pacjentów. Przeprowadzania zabiegów z jego zastosowaniem nie zaleca się u osób z opalenizną, a także stosujących leki zawierające beta-karoten. U tych pacjentów skóra charakteryzuje się zwiększoną wrażliwością i większe jest ryzyko powikłań zabiegu. Oczywiście przekonywanie tej procedury jest przeciwwskazane u kobiet w ciąży oraz w okresie karmienia piersią.
Nie zaleca się też jego wykonywania u osób cierpiących na cukrzycę, poważne przewlekłe schorzenia układu sercowo-naczyniowego, u pacjentów ze zdiagnozowanymi aktywnymi chorobami o podłożu autoimmunologicznym, nowotworami, a także chorobami układu wewnątrzwydzielniczego (dotyczącymi między innymi tarczycy, nadnerczy, gonad, czy przysadki mózgowej).
Nie wykonuje się go także u osób z aktywnymi zmianami zapalnymi i zakażeniami, zwłaszcza w obrębie skóry. Przeciwwskazany jest również u pacjentów stosujących przewlekle leki modulujące funkcjonowanie układu krzepnięcia (na przykład wszelkiego rodzaju leki przeciwzakrzepowe).
Na podstawie badania dermatolog dobiera najbardziej skuteczną metodę leczenia.