Rehabilitacja oddechowa
Podstawowe informacje:
Rehabilitacja oddechowa
Umów się na zabiegDla kogo jest ten zabieg
Przeciwwskazania
Informacja o zabiegu
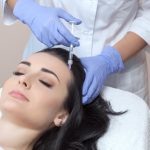
Rehabilitacja oddechowa
Jakie mogą być powikłania oddechowe ?
Zaburzenie oddechowe stanowi problem nie tylko w fazie ostrej infekcji, ale również w tym, że choroba może dawać wiele odległych powikłań dotyczących różnych układów. Na potrzeby niniejszego artykułu, skoncentrowano się jedynie na powikłaniach związanych z układem oddechowym.
Oddechowe powikłania dotyczą przede wszystkim tych pacjentów, u których przebieg infekcji był ciężki, powikłany ostrą niewydolnością oddechową. Mogą one mieć różne nasilenie. Najłagodniejszym powikłaniem związanym z układem oddechowym jest zmniejszenie tolerancji wysiłku i ogólne pogorszenie kondycji fizycznej.
Niejednokrotnie zdarza się, że młody człowiek, uprawiający sport, żyjący aktywnie, ma problem z wejściem po schodach na pierwsze piętro.
Może to w znaczny sposób upośledzać funkcjonowanie w społeczeństwie, ale i wiązać się z koniecznością dużych zmian w dotychczasowym trybie życia, a niejednokrotnie ze zmianą zawodu. Często jest to znacznym obciążeniem psychicznym, skutkującym niejednokrotnie depresją, a nawet zespołem stresu pourazowego. W trakcie przebiegu, zwłaszcza w przypadku długotrwałego unieruchomienia, może dochodzić do atrofii mięśnie, także dotyczących mięśni tułowia oraz mięśni oddechowych. Skutkuje to niejednokrotnie dusznością wysiłkową.
U pacjentów poddawani intensywnej terapii i wentylacji mechanicznej może dojść do upośledzenia funkcjonowania przepony poprzez zanik włókien mięśniowych, osłabienie ich kurczliwości oraz przebudowę strukturalną. Na szczęście zmiany te są odwracalne, a odpowiednia rehabilitacja może przyspieszyć proces regeneracji. Dlatego ważna jest oprócz leczenia Rehabilitacja oddechowa .
Czym jest SIS?
SIS, czyli Super Indukcyjna Stymulacja jest innowacyjnym, kompleksowym programem rehabilitacji oddechowej. Technologia ta opiera się na wykorzystaniu oddziaływania pola elektromagnetycznego o wysokiej intensywności. Jej zadaniem jest wspomaganie przywracania kurczliwości mięśni oddechowych, do których należą przepona oraz mięśnie międzyżebrowe..
Ponadto BTL SIS wspomaga osłabioną wentylację płuc, zwiększa intensywność wymiany gazowej, czym przyczynia się do poprawy parametrów oddechowych, a także związanych z krążeniem krwi i równowagą hemodynamiczną – Rehabilitacja oddechowa.
Rehabilitacja oddechowa – Jak działa SIS?
Działanie BTL SIS opiera się na oddziaływaniu pola elektromagnetycznego o wysokiej częstotliwości na komórki nerwowe, a w efekcie na mięśniowej. Pole elektromagnetyczne wywołuje potencjał czynnościowy w neuronie i jego dalsze przekazywanie do komórki efektorowej, czyli włókien mięśni poprzecznie prążkowanych budujących mięśnie oddechowe. Sygnał elektryczny przekazywany z neuronu powoduje wydzielanie się z zakończeń nerwowych przekaźnika zwanego acetylocholiną i jego następcze wiązanie z receptorami na powierzchni włókna mięśniowego.
W rezultacie dochodzi do kaskady procesów na poziomie molekularnych prowadzących do przemieszczania się względem siebie włókien aktynowych i miozynowych we wnętrzu komórki mięśniowej. Powoduje to skurcz mięśni oddechowych wraz z następczym rozkurczem, a tym samym pobudzanie oddychania.
Jakie są korzyści płynące z rehabilitacji oddechowej oraz jej cele?
Jak wspomniano wcześniej, podstawowym zadaniem rehabilitacji oddechowej wykorzystującej BTL SIS jest wspomaganie funkcji mięśni oddechowych poprzez indukowanie ich intensywnych skurczów o delikatnym nasileniu, a także poprawę krążenia w obrębie narządów klatki piersiowej, a szczególnie płuc. Dzięki temu dochodzi do zwiększenia efektywności rehabilitacji oddechowej i przywracania prawidłowej czynności układu oddechowego po przebytym zapaleniu płuc.
Oczywiście technologia BTL SIS jest tylko częścią kompleksowej rehabilitacji oddechowej, która powinna być połączona z fizjoterapią polegającą na mobilizacji kręgosłupa szyjnego i piersiowego, mobilizacji przepony z jednoczasowym rozluźnieniem pomocniczych mięśni oddechowych. Rehabilitacja oddechowa po zapaleniu płuc jest najbardziej efektywna, jeśli jest zastosowana w okresie tak zwanego okna terapeutycznego, obejmującego pierwsze dwa miesiące po wyzdrowieniu.
Podstawowe cele rehabilitacji oddechowej po przebytym zapaleniu płuc obejmują między innymi likwidację szczątkowych ognisk zapalnych, mikrozwapnień oraz zmian resztkowych, odbudowę potencjalnie uszkodzonej błony śluzowej oskrzeli, a tym samym przywrócenie jej prawidłowej funkcji oraz drożności i przepustowości oskrzeli.
W połączeniu z dodatkową ochroną przed powstawaniem pozapalnych zwłóknień, przyczynia się do ogólnej poprawy czynności oddechowej. Ponadto powoduje poprawę krążenia krwi i chłonki, czym przyczynia się do zwiększenia efektywności wymiany gazowej, a także wzmaga ogólnoustrojową odporność nieswoistą.
Rehabilitacja oddechowa po zapaleniu płuc – Jaki jest zakres działania SIS?
Podstawowy zakres zabiegu z wykorzystaniem BTL SIS obejmuje przestrzeń pomiędzy 1 a 6 żebrem, czyli w odniesieniu do kręgosłupa, pomiędzy 3 a 8 kręgiem piersiowym. Jest to o tyle ważne, iż w tym obszarze znajdują się korzenie płuc oraz zasadnicze unerwienie płuc oraz oskrzeli. To tutaj powstają podstawowe odruchy oraz ich ogólne efekty. Ponadto w tym obszarze znajduje się obszar wpływu na mięśnie odpowiadające za wydech w procesie wymuszonego oddychania zachodzącego wtedy, gdy prawidłowy oddech jest zaburzony.
Drugim zakresem działania rehabilitacji oddechowej SIS jest okolica podłopatkowa, gdzie działanie ma na celu poprawę przepływu krwi, zapobieganie zmianom zakrzepowym, a także likwidację resztkowych ognisk zapalnych. Trzeci obszar obejmuje pas między 6 a 8 przestrzenią międzyżebrową w linii pachowej środkowej. Tutaj odbywa się pobudzanie czynności mięśni odpowiedzialnych przede wszystkim za wdech. Z kolei obszar pomiędzy 7 a 10 kręgiem piersiowym powoduje stymulację mięśni odpowiedzialnych za wydech oraz odruch kaszlu.
Jakie są przeciwwskazania do zastosowania SIS?
Podobnie jak w przypadku każdej procedury terapeutycznej, również SIS jest przeciwwskazany u niektórych pacjentów. Przeciwwskazania obejmują takie stany jak zatrucie o dużym stopniu ciężkości, niestabilność stanu ogólnego oraz neurologicznego, gorączka, niewydolność krążeniowo-oddechowa III typu, rozedma płuc, odma opłucnowa, nieuregulowane nadciśnienie tętnicze, zaburzenia rytmu serca, zatorowość płucna, obecność rozrusznika serca, a także ciężka niewydolność wątroby i nerek.