Skleroterapia
Podstawowe informacje:
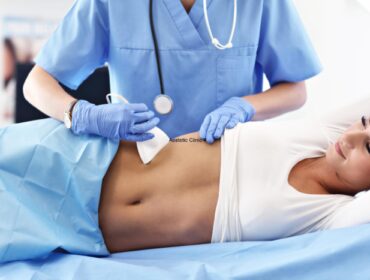
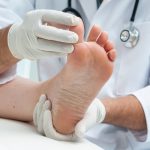
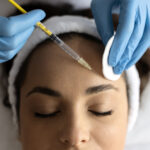
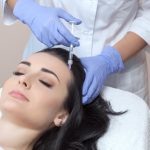
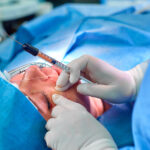
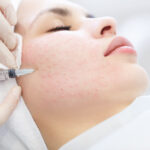
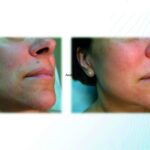
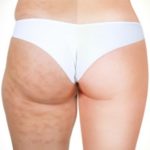
Skleroterapia to zamykanie naczyń żylnych iniekcją środka obliterującego naczynia.
Skleroterapia jest zabiegiem bardzo skutecznym, bezpiecznym i bezbolesnym.
Umów się na zabiegDla kogo jest ten zabieg
Przeciwwskazania
Cennik zabiegu
Skleroterapia jednej nogi
600zł
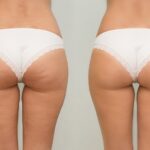
Leczenie żylaków, żyłek, pajączków na nogach – zabieg wykonujemy wyłącznie u osób posiadających badanie USG doppler nóg
Informacja o zabiegu
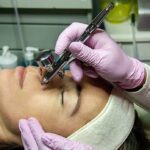
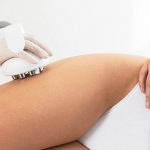
Skleroterapia – zamykanie pajączków naczyniowych. Zabiegiem alternatywnym jest laser neodymowo-yagowy – inaczej laser Genesis
Wskazania do zabiegu
- pajączki i żylaki na nogach o różnych stopniach zaawansowania, w tym żylaki nawrotowe,
- żylaki podudzi
- stan po leczeniu laserowym lub chirurgicznym żylaków kk. dolnych,
- owrzodzenia żylne podudzi,
- zabiegi wykonywane są zarówno ze względów estetycznych jak i leczniczych.
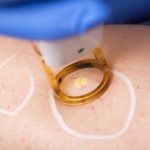
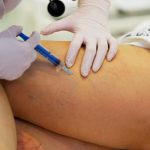
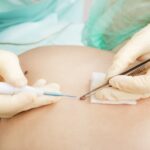
Zabieg skleroterapii kompresyjnej składa się z kilku lub kilkunastu wstrzyknięć preparatu obliterującego do zmienionych naczyń żylnych, a następnie założenia uciskowej pończochy (zastosowaniu kompresji).
Zabieg jest praktycznie bezbolesny, wykonywany jest najcieńszymi dostępnymi igłami (30 G). Trwa około 20 – 30 minut. Kolejne ostrzyknięcia mogą być wykonane najwcześniej po 7 dniach, jak również w odstępach nawet rocznych lub dłuższych, aż do momentu uzyskania zadowalających i akceptowalnych efektów terapeutycznych oraz estetycznych przez Pacjenta.
Przygotowanie do zabiegu:
- aktualne badanie USG Doppler kk.dolnych,
- zabrać ze sobą posiadane opatrunki uciskowe, rajstopy lub pończochy – do nałożenia po zabiegu,
- nawodnić się dobrze poprzez wypicie przed zabiegiem wody mineralnej około 1 l.,
- nie depilować bezpośrednio przez zabiegiem kończyn dolnych.
Postępowanie po zabiegu:
- od razu zakładamy pończochy lub rajstopy uciskowe o 2 stopniu ucisku, co pozwala na poprawę wyników o 30%, nosimy je od obudzenia (przed wstaniem z łóżka) do wieczora, na noc zdejmujemy. Rajstopy i pończochy muszą być dobrane do wymiarów nogi, tylko wtedy będą działać odpowiednio,
- zaraz po zabiegu należy spacerować (chodzić) przez 30 minut,
- nie korzystamy z sauny, gorących kąpieli,
- zależnie od wielkości zamkniętych naczyń ograniczamy aktywność sportową bezpośrednio po zabiegu do czasu wygojenia – około 3 do 14 dni, zalecane spacery, częsta zmiana pozycji przy pracy siedzącej,
- kontrola w gabinecie po 7 i 21 dniach od zabiegu,
- pacjent powinien utrzymywać czynny tryb życia, nie wymaga zwolnienia lekarskiego,
- należy unikać dłuższego stania lub siedzenia.
- pierwszych 2 dniach po zabiegu, w przypadku pojawienia się bólu w okolicy poddanej zabiegowi, poleca się przyjmowanie łagodnie działający leków przeciwbólowych (np. Paracetamol, APAP, Ibuprom),
- nie wolno zażywać kąpieli słonecznych, ponieważ zwiększają ryzyko długotrwałego utrzymywania się przebarwień,
- nie wolno korzystać z sauny, ani z gorących kąpieli w wannie, ponieważ sprzyja to powstawaniu drobnych czerwonych poszerzeń żylnych,
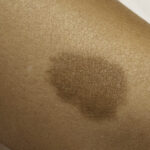
- przez dwa tygodnie po wykonanej skleroterapii należy unikać intensywnych wysiłków fizycznych oraz ekspozycji kończyn dolnych na intensywne światło słoneczne, gdyż może skutkować to powstawaniem trwałych, brunatnych przebarwień skórnych – w okresie pozabiegowym zaleca się nosić luźną, zakrywającą kończyny dolne odzież,
- w przypadku pojawienia się przebarwień po skleroterapii zalecamy wykonanie zabiegu na bazie peelingów chemicznych i substancji rozjaśniających.
Skleroterapia jest uznaną na Świecie, bezpieczną i skuteczną metodą leczenia objawów przewlekłej niewydolności żylnej, wymagającą ścisłej współpracy Pacjenta i Lekarza. Jest zabiegiem rekomendowanym przez Polskie Towarzystwo Flebologiczne. Jest to skuteczna metoda usuwania naczynek na nogach.
Najważniejszą zaletą skleroterapii jest trwałość efektu terapeutycznego oraz duża dostępność metody – obecnie stanowi ona jedną z trzech głównych metod leczenia żylaków (obok leczenia chirurgicznego i termoablacji). Korzyścią skleroterapii, poza efektem estetycznym leczenia, jest niwelowanie objawów towarzyszących żylakom, czyli bólu, pieczenia, obrzęków i uczucia ciężkich nóg oraz zabezpieczenie pacjenta przed progresją niewydolności żylnej.
Skleroterapia to zabieg – zamykanie naczynek na nogach zastrzykami substancji obliterującej Aetoksysterolu.
Przewlekła niewydolność żylna – skąd się bierze, czym się objawia i jak ją rozpoznać?
Mianem przewlekłej niewydolności żylnej określa się zespół objawów zastoju żylnego, powstałych wskutek zaburzenia przepływu żylnego przejawiającego się wstecznym przepływem bądź zastojem krwi w żyłach. Do podstawowych czynników ryzyka należą zaawansowany wiek, płeć żeńska, otyłość pokarmowa, genetycznie uwarunkowana słabość ścian żył oraz zastawek żylnych, ciąża, a także praca w pozycji siedzącej lub stojącej.
Do podstawowych objawów należą uczucie ciężkości i nadmiernego wypełnienia kończyn dolnych. Typowymi objawami jest występowanie poszerzonych naczyń żylnych pod postacią żylaków lub teleangiektazji, czyli tak zwanych pajączków naczyniowych.
Wyodrębniono kilka postaci klinicznych przewlekłej niewydolności żylnej. Należą do nich przede wszystkim żylaki (czyli trwałe poszerzenie naczyń żylnych powierzchniowych do średnicy co najmniej 3 milimetry, niejednokrotnie z ich poskręcaniem), zespół pozakrzepowy, pierwotną niewydolność zastawek żylnych oraz tak zwane zespoły z ucisku.
W przypadkach ciężkiej niewydolności żylnej objawom mogą współtowarzyszyć zmiany troficzne skóry w postaci jej przebarwień, a w skrajnych przypadkach ciężko gojące się owrzodzenia w obrębie kończyn dolnych.
Rozpoznanie choroby jest stosunkowo proste i odbywa się zazwyczaj na podstawie objawów klinicznych. Badaniem dodatkowym pozwalającym potwierdzić rozpoznanie jest badanie ultrasonograficzne z opcją doppler, dzięki któremu można ocenić stopień zwężenia naczyń żylnych, obecność zakrzepów w ich świetle, a także prawidłowość przepływu krwi.
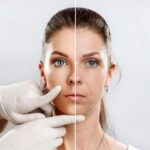
Czym jest skleroterapia?
Skleroterapia jest metodą leczenia przewlekłej niewydolności żylnej, której efektem jest redukcja, a czasem nawet likwidacja przepływu w naczyniach żylnych. Istnieje kilka sposobów uzyskania tego efektu. Najbardziej klasyczną metodą jest ostrzykiwanie niewydolnych naczyń przy pomocy różnych związków chemicznych, w różnorodnych stężeniach, czego rezultatem jest obkurczanie się oraz zamykanie naczyń krwionośnych żylnych.
Zabiegi te charakteryzują się wysokim poziomem bezpieczeństwa z uwagi na swoją niewielką inwazyjność.
Skleroterapia (obliteracja żylaków) to nieinwazyjny i całkowicie bezpieczny zabieg. Dzięki temu jest bardzo popularny i polecany pacjentom w każdym wieku. Zaleca się go przede wszystkim w przypadku chęci pozbycia się tzw. pajączków (teleangiektazji), ale też drobnych pojedynczych żylaków.
Na zabieg skleroterapii mogą zgłosić się pacjenci niezależnie od wieku i płci. Wykonywana jest zarówno u ludzi w podeszłym wieku i także w tym przypadku jest niezwykle skuteczna. Nie ma znaczenia przyczyna ich powstania: czy są to żylaki w ciąży, żylaki przy zmianach dermatologicznych czy powstałe po operacji.
Obliterację żylaków można wykonywać przy różnych miejscach występowania żylaków: w okolicy sromu, w okolicy owrzodzenia skóry, kostki przyśrodkowej czy niewydolnych żył powierzchownych i przeszywających. Najbezpieczniej jest wykonać zabieg poza kresem letnim, gdyż bezpośrednio po nim nie powinno się wystawiać ciała na działanie promieni słonecznych.
Konieczne jest po zabiegu okresowe noszenie rajstop uciskowych, co przy wysokich temperaturach nie jest komfortowe.
Jakie są wskazania do zabiegu skleroterapii?
Wskazaniem do jego wykonania jest obecność venulektazji – teleangiektazji, potocznie nazwanych pajączkami naczyniowymi na bocznej i przyśrodkowej powierzchni uda, pod kolanami i na podudziach. Dobrym wskazaniem są również drobne żylaki na udach i podudziach przy prawidłowych, wydolnych głównych pniach żylnych.
Często skleroterapię stosuje się jako uzupełnienie po leczeniu chirurgicznym, gdy na nogach pozostają na tyle małe zmiany, że nie można ich usunąć chirurgicznie. Jest to skuteczne usuwanie naczynek na nogach.
Jak powinno się postępować po zabiegu?
Po zabiegu noga jest bandażowana lub zakładane są rajstopy uciskowe na okres 7 dni. Proces gojenia trwa od kilku do kilkunastu tygodni w zależności od stopnia zaawansowana zmian pierwotnych. Pacjenci w tym okresie wracają do codziennych czynności.
- Przed zabiegiem jak również w okresie rekonwalescencji zalecamy stosowanie preparatu Rutinoscorbin
- Po zabiegu absolutnie zakazana jest ekspozycja na światło
Ile zabiegów powinno się wykonać?
To zależy od układu żylnego pacjenta. Podczas pierwszej wizyty u każdego pacjenta oceniania jest wydolność układu żylnego za pomocą szczegółowego badania USG. Następnie ustalany jest indywidualny schemat leczenia i profilaktyki dla uzyskania optymalnych efektów. Uzyskanie dobrego efektu wymaga najczęściej kilku sesji.
Czy mogą pojawić się powikłania po zabiegu?
Mimo udowodnionego wielkiego bezpieczeństwa tej metody mogą pojawić się:
- Siniaki
- Przebarwienia
- Obrzęk kostek
- Bolesność ostrzykniętej żyły
- Miejscowa reakcja alergiczna na podany środek
Jak często zdarzają się nawroty?
W przypadku przewlekłych problemów z żyłami, szanse na nawrót choroby są uzależnione od kilku czynników:
- Przestrzeganie zaleceń po leczeniu
- Właściwa wtórna profilaktyka przeciw żylakowa – pończochy uciskowe
- Sposób życia
- Stosowanie diety bogato błonnikowej
- Unikanie nadwagi
Wielu pacjentów nie stosuje się do zaleceń lub przerywa leczenie zbyt wcześnie, co jest głównym źródłem nawrotów i niepowodzeń
Skleroterapia – Przeciwwskazania:
- Ciąża i laktacja
- Przebyta zakrzepica żył głębokich
- Miażdżyca kończyn dolnych
- Mikroangiopatia cukrzycowa
- Nadciśnienie tętnicze
- Zbyt duże żylaki
- Otyłość
- Stosowanie leków obniżających krzepliwość krwi np. aspiryny
Jednakże również współczesna medycyna estetyczna daje możliwość zwalczania objawów niewydolności żylnej. Jednym z rozwiązań jest leczenie przy pomocy lasera.
Skleroterapia – Przeciwwskazania
Jak każdy zabieg z zakresu medycyny estetycznej, skleroterapia z wykorzystaniem lasera jest przeciwwskazana u niektórych pacjentów. Pierwszą z nich stanowią kobiety w ciąży oraz w okresie laktacji. Ponadto nie stosuje się go u osób czynnie przyjmujących leki lub zioła zwiększające wrażliwość skóry na światło, a także ze świeżą opalenizną.
Nie zaleca się również przeprowadzania go u osób wykazujących skłonność do wytwarzania blizn przerostowych i keloidów. Przeciwwskazaniem są również niektóre choroby skóry, na przykład łuszczyca czy bielactwo.
Ważne po zabiegu skleroterapii
Zawsze przed skleroterapią, niezależnie od wcześniej wykonanych badań, pacjent musi mieć wykonane badanie USG (Doppler) w celu zapewnienia bezpieczeństwa leczenia.
Zabieg skleroterapii trwa od 15 do 30 minut.
Po skończonym zabiegu i założeniu opatrunku uciskowego chory powinien spacerować przez 20 – 30 minut. Nie wolno w tym czasie siedzieć, stać ani leżeć.
Pierwszy opatrunek uciskowy na nodze należy trzymać od 5 – 7 dni – w zależności od zaleceń lekarza.
Następnie ucisk – pończocha, należy stosować przez kolejny tydzień całodobowo, następnie po dwóch tygodniach codziennie przez 12 godzin. aż do wizyty kontrolnej, która powinna się odbyć po ok 4 tygodniach.
Obowiązkowo na wizytę kontrolną należy zabrać pończochę, ponieważ w trakcie takiej wizyty nakłuwa się zgrubienia oraz zasinienia i po takim nakłuciu zakłada się ponownie pończochę na dwa dni.
Następnie zaleca się stosowanie pończochy w ciągu dnia przez okres 2 – 3 miesięcy.
Nie należy rozgrzewać kończyn dolnych, a kąpiel należy brać pod prysznicem w letniej wodzie.
Przez okres noszenia opatrunku bezpośrednio po zabiegu oraz w dalszym okresie konieczne jest prowadzenie czynnego trybu życia i codzienny, co najmniej jednogodzinny spacer.
Należy unikać dłuższego stania lub siedzenia.
Przy dużych żylakach wystąpienie zaczerwienienia, bądź bolesności jest prawidłowym zjawiskiem i wskazuje na właściwy efekt działania środka (wskazane zastosowanie chłodnego okładu).
Natomiast przy niewielkich żylakach zasinienie oraz przebarwienia są zjawiskami normalnymi, które z czasem ustępują (przebarwienia mogą utrzymywać się do pół roku).